LA FIVETE

L’histoire de la FIVETE
La technique fut développée en Grande-Bretagne par les docteurs Patrick Steptoe et Robert Geoffrey Edwards. Le premier « bébé-éprouvette », Louise Brown, est né le 25 juillet 1978.
Les premières jumelles-éprouvette sont née en Nouvelle-Calédonie le 29 juin 1989 à Nouméa.
La Fivete, qu’est ce que c’est ?
Méthode traitement de certains cas de stérilité, consistant mettre en présence en laboratoire un ovule et des spermatozoïdes préalablement prélevés, puis à transplanter l’embryon formé dans l’utérus de la mère.
Le Principe de la fécondation in vitro
1- Son principe :
Littéralement, l’expression latine « in vitro » signifie dans le verre, par opposition à « in vivo » qui veut dire dans le monde vivant.
La fécondation in vitro (FIV) et transfert embryonnaire (FIVETE) reproduit au laboratoire la fécondation et les premières étapes du développement embryonnaire. Elle réalise le plus souvent pendant 2 ou 3 jours in vitro, hors de l’organisme, dans un milieu de culture approprié, ce qui se passe normalement dans la trompe: rencontre des ovocytes et des spermatozoïdes (fécondation) et formation de l’embryon aux tout premiers stades du développement.
Si le principe en est simple, la fécondation in vitro demeure, en pratique, une technique lourde. Un traitement hormonal sous contrôle rigoureux est administré afin que plusieurs ovocytes arrivent simultanément à maturité. De la sorte, plusieurs embryons peuvent être obtenus à partir d’un seul cycle et les chances de succès sont augmentées.
2- Étape par étape :
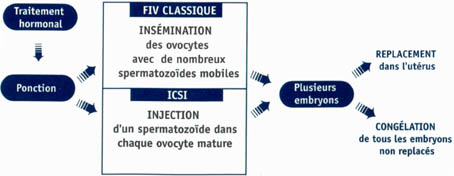
· Tout d’abord, il faut assurer une croissance et une maturation parfaite de plusieurs follicules ovariens contrôlées par des dosages hormonaux et des examens échographiques (taille, nombre, aspect des follicules).
· Ensuite, on déclenche la maturation finale des ovocytes par une injection de hCG (gonadotrophine chorionique)
· Puis, on prélève les ovocytes par ponction des follicules sous échographie ou lors d’une cœlioscopie avant leur expulsion naturelle.
· Après, on recherche les ovocytes dans les liquides folliculaires.
· Pars la suite, on met en présence les ovocytes et les spermatozoïdes préparés de façon à obtenir la fécondation et les premières divisions de l’œuf.
· Et enfin, on transfère le ou les embryons dans la cavité utérine, en général 2 ou 3 jours après la ponction folliculaire.
Pour plus d’explication, cliquez ICI
Ses nombres, ses statistiques
Depuis Louise Brown (1er bébé-éprouvette) en 1978, le nombre de fécondations in vitro n’a cessé d’augmenter. Au début des années 2000, près de 300 000 tentatives étaient effectuées chaque année en Europe avec un taux de grossesses menées à terme d’environ un tiers.
Cette technique est efficace avec une conception dans 50 et 70 % des cas après 6 cycles, les chiffres décroissant rapidement avec l’âge de la femme.
En France, depuis Amandine (en 1982) à fin 2008, en 30 ans, environ 200.000 bébés (5 % des naissances) ont été issus d’une fécondation in vitro, avec un taux qui augmente d’année en année.
Cadre juridique
Afin de bénéficier d’une FIV les conditions suivantes doivent être remplies :
1. Il n’existe pas / plus d’autre moyen de traitement.
2. Le couple a pu avoir un entretien complet sur les chances et les risques d’une FIV ou d’un ICSI (Intra Cytoplasmic Sperm Injection : injection de sperme directement dans les ovocytes matures) et avoir eu la possibilité de demander un soutin psychologique.
3. Le couple a signé un consentement au traitement et à la congélation des zygotes (œuf fécondé).
4. Un mois de réflexion s’est écoulé entre la signature du consentement et le début du traitement.
5. En Suisse, la FIV ne peut être proposée qu’à des couples hétérosexuels à même de pouvoir assumer un enfant.
Par Thibaut et Morgane
 Le dépistage :
Le dépistage :